
威尼斯9499登录入口2月10日电(通讯员程捷瑶 实习生李泽耀) 近日,我院急诊科、心血管内科、消化内科多学科联合,成功救治一名90岁高龄老人——以急性心肌梗死为表征的急性胆管炎患者,患者术后恢复良好,春节后已顺利出院。
除夕前夕,一位家住昌平的90岁老人因持续性上腹部疼痛5小时伴胸闷、喘憋,由120送至我院急诊科。患者既往有高血压、颈动脉狭窄、急性脑梗死病史。就诊时血压高达200/100mmHg,心肌酶升高,初步诊断为心肌梗死,随即转入心血管内科重症监护室(CCU)。
心血管内科紧急给予心梗药物治疗,然而患者仍胸痛明显。床旁超声提示主动脉夹层可能,心血管内科紧急完善主动脉及肺动脉血管造影检查,排除了夹层及肺栓塞。当晚,患者转氨酶从42U/L飙升至1255.9U/L,病情急转直下。面对复杂病情,心血管内科迅速启动多学科会诊。消化内科副主任、主任医师闫秀娥凭借丰富的临床经验与影像学造诣,在CT检查中发现胆总管末端隐藏一颗微小结石,最终明确诊断该患者为急性胆管炎。闫秀娥当机立断,决定实施急诊内镜下逆行胰胆管造影术(ERCP),程捷瑶主治医师、陈筝护士配台协作。
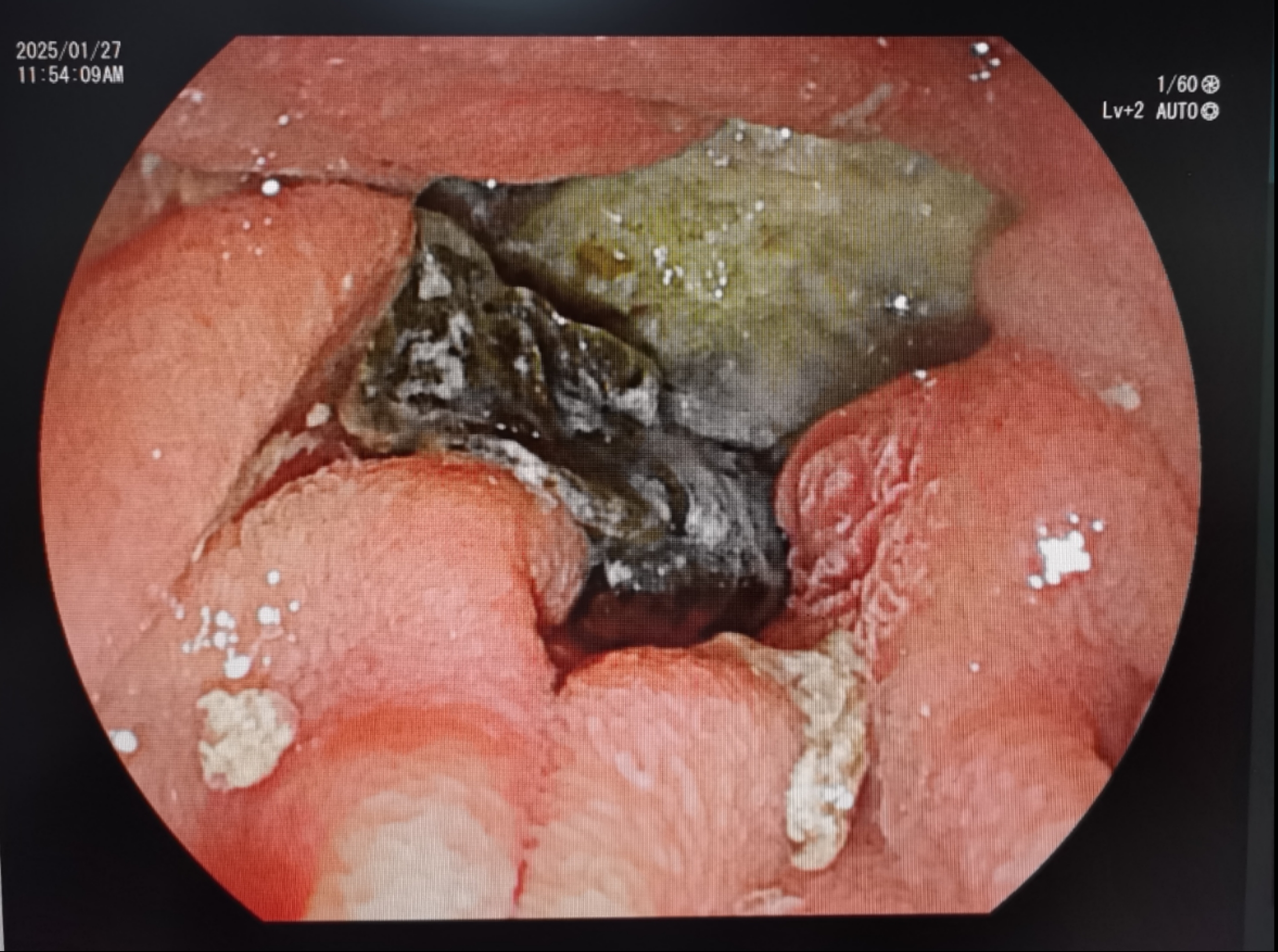
内镜下十二指肠乳头憩室内见食物残渣
术中挑战接踵而至:患者因疼痛无法采用常规俯卧位进行内镜下治疗,团队果断调整为左侧卧位操作。术中又发现患者十二指肠乳头开口位于憩室右侧壁,解剖结构异常导致插管难度倍增。闫秀娥最终以"毫米级"精细操作,成功完成胆管插管。考虑患者长期服用抗血小板药物,团队先行放置鼻胆管引流管,为患者解除胆道梗阻。术后患者转入消化内科病房继续治疗,待停药7天后再次行ERCP取石,最终顺利取出胆管结石。
急危重症的症状往往复杂多变,多学科协作是破解迷雾找出真实病因的核心武器。消化内科与急诊科、心血管内科等默契协作,共同构建急危重症救治"高速通道",让更多患者在黄金时间获得精准救治!