
清华长庚医院11月10日电(通讯员 刘伯涛)消化道因某些原因导致其失去连续性并与其他组织、器官相通,临床上称之为肠瘘,如穿破腹壁与外界相通称为外瘘。肠外瘘发生的原因很多,除创伤、感染、肿瘤、放射损伤等原因外,手术并发的肠瘘最常见。手术中误损伤、吻合口愈合不良、腹腔感染、患者全身情况较差都是肠瘘的诱因,其他如异物遗留、引流管导致肠管穿孔成瘘的则较少。
肠外瘘发生后,患者的临床症状与其对全身的影响随肠瘘的位置、大小、原有的疾病而异。轻者仅有少量的肠液从瘘口流出,重者可引起一系列全身病理生理改变,涉及到内稳态、营养、感染和器官功能障碍等几个方面,以及由此引发的循环衰竭、全身性感染、腹腔脓肿、多器官衰竭和各种营养要素缺乏引起的症状,比如低蛋白血症、维生素缺乏、微量元素缺乏及免疫功能障碍等,并且这些病理生理改变互相影响,形成恶性的循环。
肠外瘘的病理生理改变复杂,而且是一种并发症,在原发疾病的基础上让患者机体又增加了一些改变和紊乱。如何处理、如何制定治疗策略是肠外瘘的第一步。20世纪70年代以前,采取积极的手术方式、快速的关闭瘘,是当时公认的原则,结果是将近60-80%的失败率。原因是术后的肠瘘周边已有明显的感染、水肿与炎症,缝合修补、切除后将导致缝合、吻合处再次破溃。随着临床对肠瘘的病理生理认识,目前多采用非手术方式引流漏出的肠液、减轻腹腔的感染;补充水电解质,纠正内稳态的失衡;予以有效的肠外营养支持等手段争取外瘘的自愈,确定性手术是最后一种治疗方式。所以,肠外瘘治疗过程中,如何评估自愈的条件、去除影响自愈的因素、提高自愈率是临床研究的重点,也是肠外瘘治疗的第二步。如何从肠瘘导致的严重腹腔感染塑形成可自愈的管状瘘也是促使肠瘘自愈的重要技术。
在肠外瘘发生的早期,处理重点为有效的引流控制局部和全身的感染;维持内稳态的平衡;予以肠外营养支持。待患者病情稳定后,通过窦道造影、CT、CTE(CT肠道造影)、MRE(MRI肠道造影)和窦道镜等定期评估窦道的部位、走行、长度、直径、与肠管的关系,排除影响自愈的因素(如:瘘的粘膜与腹壁愈合、瘘管瘢痕化、瘘管的远端肠管梗阻、瘘管周边存在脓腔或异物,瘘口处的肠管合并肿瘤、结核、炎症肠病或放射损伤、患者存在低蛋白血症、糖尿病或其他内科合并症),联合积极的堵瘘方法(粘合胶/纤维蛋白胶外堵、管堵、腔内支撑管闭瘘、水压法及内堵法),应用独特得堵胶技术(如保证窦道的干燥、无分泌物,保持胶体的连续性,能完全关闭窦道的内口及周边组织等),再根据病人具体病情配以有效的肠外营养支持、生长激素促进组织愈合或生长抑素减少肠液分泌、应用药物控制肠道蠕动等,可以使肠外瘘的自愈率有明显的提高。
肠瘘是消化道术后最常见的并发症,安全、有效得治疗使其达到临床治愈,不仅减轻了患者的痛苦、缓解了医患矛盾、减少了纠纷,也加强了临床对其病理生理的认识,提高了外科医生诊治重症、复杂、疑难腹部疾病的技术,更为发展肠康复治疗、小肠移植等腹部外科顶峰手术打下了坚实的基础。
附:2016年7月,随着李元新主任加盟威尼斯9499登录入口普通外科,短短4月时间内,已陆续诊治患者近百例,其中肠外瘘患者占三分之一。在其中有3例为肠瘘发生早期直接转入我科的,经过积极的处理、反复的评估、利用猪源纤维蛋白胶有效的封堵,3位患者已自愈出院。
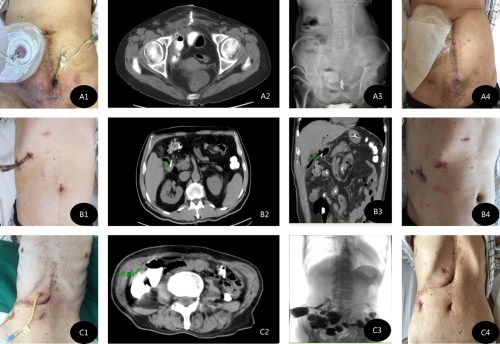
A1:膀胱癌根治、回肠代膀胱术后小肠瘘患者。A2/3:造影+CT评估窦道情况。A4:经过2次堵胶,肠瘘自愈
B1:腹腔下胆总管切开取石术后十二指肠瘘患者。B2/3同A2/3。B4:经过1次堵胶成功
C1:胆囊脓肿、切除术后结肠瘘患者。C2/3同A2/3。C4:经过2次堵胶,肠瘘自愈
